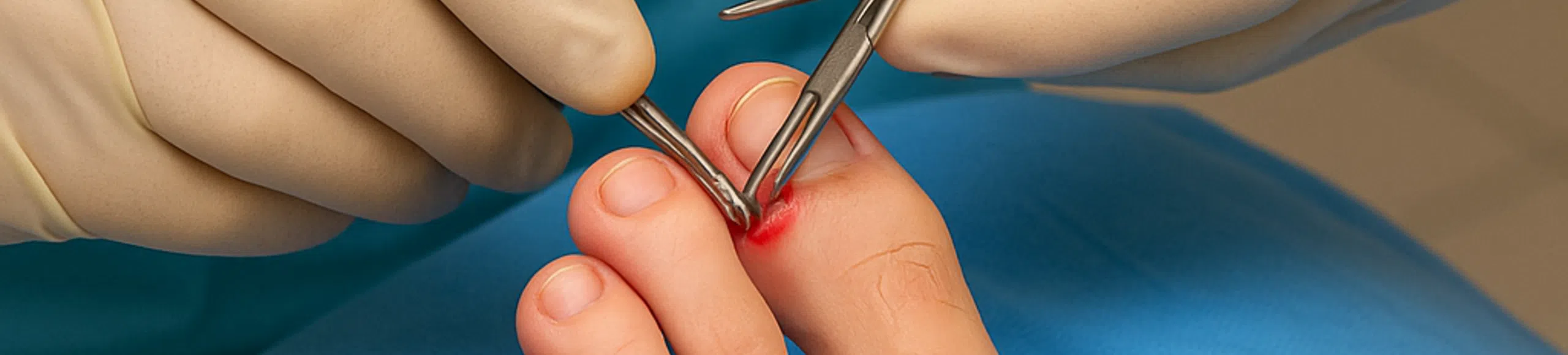
Est-ce que l’opération fait mal ?
L’une des préoccupations les plus fréquentes concerne la douleur, et la réponse rassure toujours : non, l’intervention ne fait pas mal. La chirurgie de l’ongle incarné se réalise sous anesthésie locale, grâce à un bloc digital très précis qui endort complètement l’orteil en quelques secondes. Vous ne ressentez ni pression, ni brûlure, ni manipulation pendant la procédure. Après l’opération, la gêne reste modérée pendant 24 à 48 heures et elle est parfaitement contrôlée par des antalgiques simples. Dans la pratique, la majorité des patients sont surpris par la douceur du geste et par le fait qu’il est réellement indolore.
Vais-je marcher après l’intervention ?
Oui, la marche est possible immédiatement dans la grande majorité des cas. Dès la fin de l’intervention, vous pouvez poser le pied, parfois avec une chaussure postopératoire pour protéger le pansement. Les déplacements courts, la vie quotidienne et même un travail sédentaire restent possibles le jour même. La conduite peut être reprise rapidement si le pied droit n’est pas concerné. On recommande simplement d’éviter le sport, les longues distances et les chaussures très serrées pendant quelques jours, le temps que la peau cicatrise correctement.
À quel moment faut-il opérer un ongle incarné ?
L’opération est indiquée lorsque les soins locaux ne suffisent plus, que la douleur devient quotidienne ou qu’un granulome apparaît. Les récidives malgré pédicure, antiseptiques et pansements sont également un signe clair que la cause est souvent anatomique : ongle large, plicature importante, peau épaisse ou sillon profond. On intervient généralement après plusieurs épisodes douloureux, en cas d’infection répétée ou lorsqu’il existe une gêne à la marche, au sport ou au travail. L’objectif est d’éviter des cycles d’inflammation et de douleur qui finissent par revenir sans cesse.
Quel est le risque de récidive ?
Le risque de récidive après une chirurgie bien conduite est faible, situé autour de 2 à 8 % dans la littérature. Ces récidives dépendent surtout d’un point essentiel : la qualité du traitement de la matrice, la zone responsable de la repousse de l’ongle. Lorsque cette portion est retirée ou cautérisée correctement, l’ongle ne revient plus dans la peau. Les récidives sont plus possibles si l’inflammation initiale était importante ou si l’ongle est naturellement très large, mais elles restent exceptionnelles. L’objectif du geste chirurgical est précisément d’apporter une solution définitive.
L’ongle repousse-t-il normalement après la chirurgie ?
Oui, l’ongle repousse normalement, simplement un peu plus fin du côté traité. Comme on retire uniquement la zone responsable du conflit, la forme générale de l’ongle est conservée. La repousse stabilisée apparaît progressivement au fil des semaines, avec un aspect naturel et régulier. Chez la majorité des patients, le résultat esthétique est excellent, y compris chez les adolescents, les sportifs et les patients soucieux de l’apparence du pied. L’ongle ne devient ni fragile ni déformé : le geste est ciblé, précis et respecte l’esthétique.
Quelle technique est la plus efficace ?
Il n’existe pas une technique universelle : c’est l’anatomie de l’ongle, la forme du sillon et l’historique des récidives qui guident le choix.
La technique de Winograd est idéale pour les ongles larges ou très incurvés.
La phénolisation est rapide, indolore et très efficace pour les formes inflammatoires simples.
Le lambeau cutané est la meilleure option en cas de bourrelet volumineux, de granulome ancien ou de récidives complexes.
Ces trois méthodes offrent d’excellents résultats lorsqu’elles sont bien indiquées. Le rôle de la consultation est de déterminer la technique qui vous donnera le meilleur résultat fonctionnel, durable et esthétique.